群馬大学 | 医学部 | トップ | 公衆衛生学
母子保健(テキスト第8章)
最新の更新:
July 7, 2010 (WED)
.
2010年6月7日,13:00-14:00,中澤 港(nminato[atmark]med.gunma-u.ac.jp)
pdf版
参考資料
- 厚生労働省少子化対策ページ
- ・http://www.mhlw.go.jp/topics/bukyoku/seisaku/syousika/index.html
- 厚生労働省母子保健関係webサイト
- ・http://www.mhlw.go.jp/bunya/kodomo/boshi-hoken.html
- 総務省統計局>統計データ>日本の長期統計系列
- ・第2章 人口・世帯
- 文献
- ・杉立義一『お産の歴史−縄文時代から現代まで』集英社新書,2002年
- ・家坂清子『娘たちの性@思春期外来』NHK生活人新書,2007年
- ・"Maternal and Child Health." Encyclopedia of Public Health. Ed. Lester Breslow. Gale Cengage, 2002. eNotes.com. 2006. 3 Jun, 2010 <http://www.enotes.com/public-health-encyclopedia/maternal-child-health>
母子保健とは?
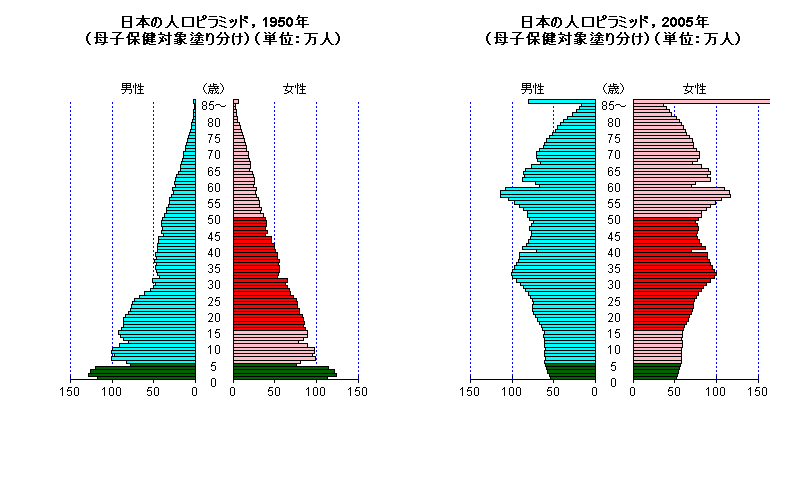
- 英語ではMaternal and Child Health。母性と乳幼児の保健。母性とは妊娠・出産・育児にかかわる女性を指す。
- 米国では1912年児童局設置。背景は医師や助産師の硝酸銀による消毒(1881年開発)受容の遅れによる淋菌性新生児眼炎の多さ。1906年のニューヨークの盲学校に通う子供の1/4はこれが原因だった(Lesser AJ: The origin and development of maternal and child health programs in the United States. Am.J.Pub.Hlth, 75(6): 590-598, 1985.)。1921年Sheppard-Towner (Maternity and Infancy) Actで低年齢労働を規制。1930年米国小児科医学会設立。1935年障害児福祉法制定。1943年母子救急ケア,1965年メディケイド(Medicaid)開始。1973年胎動前中絶の合法化,1979年妊娠関連死亡サーベイランスシステム開始,1989年低所得女性のための出産前ケア拡張,1996年TANF(貧困家族への一時支援)開始など。しかし社会格差のため乳児死亡率(2006年に6.6)は日本(2008年に2.6)の倍以上。
- 日本では1916年,農村地区乳児死亡対策のための保健衛生調査会設置から(テキストp.223)。1937年保健所の業務に(保健所法),1947年児童局設置,1948年児童福祉法,1965年母子保健法制定により,母性保健対策と乳幼児保健対策を一貫した体系として整備。
- WHOが母子保健を問題にするのは,大抵の場合,途上国の健康問題としての文脈である。米国NIHのwebサイトには母子保健というカテゴリはなく,Infant and Newborn CareやInfant and Toddler HealthとWomen's Healthが別々に扱われている。米国のUSAID(webサイトにあるUSAIDの母子保健活動の20年をまとめた報告書pdf)や日本のJOICFP(webサイトにある妊産婦死亡率から見る世界の現状)のような,途上国の母子保健への国際援助・協力をしている組織が中心になっている。しかし先進国においても母性と乳幼児の保健が別々の問題ではないことは明らかであり,母子保健という枠組みは意味を失っていないといえよう。(参考:日本国際保健医療学会学生部会のイベント【母子保健ワークショップ】,2010年6月27日開催「マダガスカルと日本をつなぐ国際協力から学ぶこと」)
母子保健の水準
- 集団レベル(国や自治体)での母子保健の水準を示す指標
- ・出生(母)
- ・乳児死亡(子)
- ・新生児死亡(母子)及び早期新生児死亡(母子)
- ・周産期死亡(母子)
- ・幼児死亡(子)
- ・妊産婦死亡(母)
- データソース
- ・厚生労働省統計表データベースシステム:http://wwwdbtk.mhlw.go.jp/toukei/youran/indexyk_1_2.html
- ・厚生労働統計のあらまし:http://wwwdbtk.mhlw.go.jp/toukei/youran/index-kourou.html
出生の指標
- 粗出生率(crude birth rate)
- 普通出生率ともいう。年央人口1000人当たりの1年間の出生数。日本の統計では,年央人口は10月1日現在推計人口が用いられている。
- 合計出生率(または合計特殊出生率)
- 英語でTotal Fertility Rate(TFR)。年齢(または年齢5歳階級)別の女子人口で,その年齢(または年齢5歳階級)の女子による出生数を割った値(これをASFR=age specific fertility rateという)を,全年齢について合計したもの(年齢5歳階級の場合は合計して5倍したもの)。
※"Fertility Rate"は,分母が再生産年齢にある女性の人口であることから,かつては一般に「特殊出生率」と訳されていたが(分母が総人口であるbirth rateが「普通」なのに対して「特殊」なため),近年ではどちらもたんに出生率と訳される(国際人口学会[編][日本人口学会 訳](1994)『人口学用語辞典』,厚生統計協会に,TFRの訳は「合計出生率」とする,と書かれているし,最近出版された,人口学研究会[編](2010)『現代人口辞典』原書房でも,TFRの日本語は「合計出生率」が採用されている)。この指標は,子を産むのが女性であるため,総人口当たりよりも女性人口当たりの出生率を計算する方が,出生だけの水準をみるには適しているという観点から考案された。さらに年齢別の特殊出生率を求めて合計し,それが時間が経っても一定であるという仮想的条件の下で女性が一生の間に産む仮想的な子供数となる,TFRが提案されたのである。
- GRR(gross reproductive rate: 総再生産率)
- ある仮設女子出生コホートについて,再生産完了まで死亡がゼロであるという仮定の下で,そのASFRが現在のものに従った場合の平均女児数。TFRに女児出生性比をかけたものと同値。
- NRR(net reproductive rate: 純再生産率)
- ある仮設女子出生コホートが現行のASFRと年齢別死亡率に従う場合の,母親がその女児を産んだ年齢まで生存する平均女児数。1.0が人口の置き換え水準を示す。生命表を使って計算する。
日本の合計出生率の変化
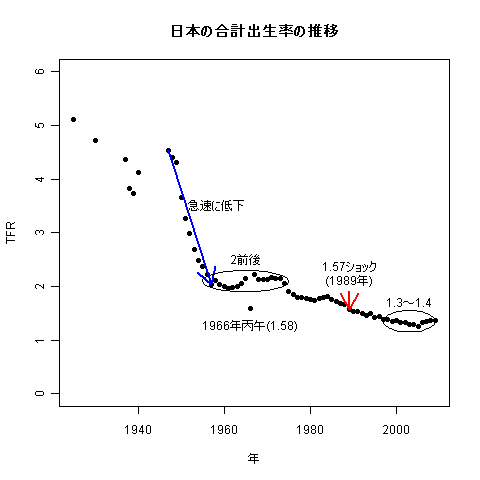
2005年に1.26で最低。2006年,2007年は1.32,1.34(当初1.33と発表されたが修正)。2008年は1.37,2009年も1.37(典拠:2010年6月2日に発表された平成21年人口動態統計月報年計(概数)の概況)
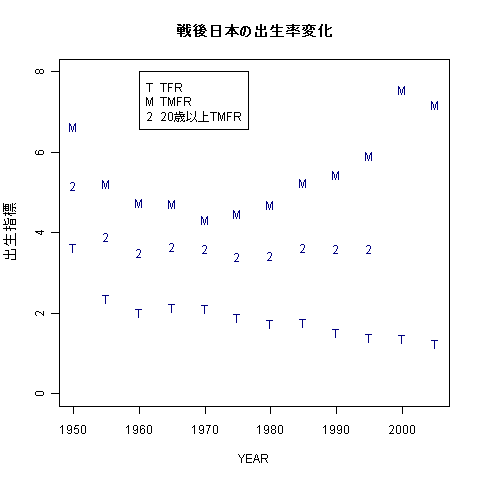
日本の合計出生率(T)は低下しているが,図の通り,合計有配偶出生率(M)は近年まで低下していなかった。つまりTFR低下の主因は晩婚化・非婚化だったが,最近は年齢別有配偶出生率も低下し始めた。
合計有配偶出生率は晩婚化が進むと有配偶率が低く出生力が大きい低年齢層の寄与が大きくなって過大な値になりやすい。20歳以上の合計(2)をみるとほぼ不変。
都道府県別に見ると格差が大きい。北海道や東京で低く,沖縄や九州で高い
国際的な出生水準の比較
(出典:CIA: The World Factbook収載の2010年推定値)
- 国際的には,日本はイタリア[1.32]やドイツ[1.42]と並んで最もTFRが低い国の1つだが,おそらく原因はそれぞれ違う。東アジアに低い国が多く,マカオが0.91,香港が1.04,シンガポールが1.10,台湾が1.15,韓国が1.22,中国が1.54である。
- 米国はプエルトリカンや黒人の出生率が比較的高いために2.0を超えている。
- 北欧諸国は手厚い育児支援政策のおかげで2.0に近いと言われる(一時的に2.0を超えたが,また低下し,スウェーデンは1.5近くまで来て下げ止まり,2010年推定値は1.67である)。ヨーロッパではフランスも高く,1.97である。
- 途上国では一般に高い。なかでもアフリカは高く,ニジェール,ウガンダ,マリ,ソマリア,ブルンジ,ブルキナファソ,コンゴ民主共和国(=ザイール),エチオピア,アンゴラは6.0を超えている。途上国でも南太平洋諸国は3〜3.5程度の国が多い(パプアニューギニア,マーシャル諸島,ソロモン諸島,サモア,米領サモア,ツヴァル)。しかし,アフリカでもアルジェリアやチュニジアなど北アフリカでは2.0未満の国もある。
- イスラム圏も高い(家族計画が進まないことと女性の地位も問題といわれる)。
乳児死亡
- 出生1000当たりの生後1年未満の死亡数を乳児死亡率という
- 一般に,ある年の出生数でその年に生後1年未満で亡くなった子どもの数を割って1000を掛けるので,分母と分子の集団が若干ずれる
- 年齢調整死亡率,平均寿命と並んで,地域の衛生状態をあらわす3大指標の1つ。
- 生活文化水準を反映する指標でもある。3未満の日本はスウェーデンやスイスと並んで,世界で最も乳児死亡率が低い国の1つ。
- 逆に乳児死亡率が高いのはサハラ以南のアフリカ諸国で,シエラレオネ,アンゴラ,ニジェール,リベリアなどは200を超えている(UNICEF, The State of the World's Children 2009)
- 日本での死因:1979〜1984年のみ出産時外傷等が1位。その後は一貫して先天異常が1位。
- 対策が必要とされているのが,乳児突然死症候群(SIDS)。原因は不明だが,米国では生後1カ月から1歳になるまでの死因の第1位で,多くのSIDSによる死亡は生後6カ月未満で起こり,うつ伏せ寝の時の方が仰向け寝のときより起こりやすく,柔らかいベッドで眠っているときに起こりやすく,米国では黒人は白人の2倍,SIDSで亡くなっていることが知られている(参考:米国NICHDの仰向け寝キャンペーンサイト。このキャンペーン[例:啓蒙用パンフレットpdfの1つ]を始めてからSIDSが半減したと書かれている)。
- 乳児の死亡に関する他の指標
- 新生児死亡:生後4週未満の死亡。新生児死亡率は出生1000当たりの新生児死亡数
- 早期新生児死亡:生後1週未満の死亡。早期新生児死亡率は出生1000当たりの早期新生児死亡数
周産期死亡
- 1995年から新定義:「妊娠満22週以後の死産と生後1週未満の早期新生児死亡を合わせた死亡」(旧定義は22週のところが28週)。
- 妊娠後期の死産と早期新生児死亡が母体の影響を受けやすいことと,途上国では早期新生児死亡が死産扱いされることが多いために,そこで誤分類があっても影響を受けない。
- 周産期死亡率は,ある年の出生数と妊娠22週以後の死産数の和を分母として,その年の早期新生児死亡数と妊娠22週以後の死産数の和を分子として,1000をかけた値。
- 最近の日本は旧基準では約3,新基準では約5(2007年に4.5)。1979年には21.6だったので減少著しいといえる。
幼児死亡
- 1〜4歳の死亡をいう。2005年の日本の1〜4歳の死亡数を分子として,2005年日本の年央人口の1〜4歳人口を分母として10万を掛けた値は25.4(1999年には約33だった)。2007年には22.8。
- 死因は不慮の事故(欧米に比べて多い:厚生労働省は,子どもの事故防止支援サイトなどで,保健医療・保育関係者,一般(保護者を含む),市町村関係者それぞれに向けて対策キャンペーンをしている)や先天異常が多い。
- 乳児死亡と幼児死亡をあわせて5歳未満死亡という概念も,全般的な衛生状態の指標としてよく使われる。
妊産婦死亡
- 妊娠,分娩,産褥に直接関連する疾病や異常によって母性が死亡した場合を「妊産婦死亡」または「母性死亡」という。
- 妊産婦死亡率は出産または出生10万当たりで表す。サハラ以南のアフリカや南アジアでは数百に達する国も珍しくない。
- 2006年日本は出生10万あたり4.9(1985年に15.8,1999年には6.1)できわめて低い。2007年には3.2まで低下した。
- 主な死因は出血と妊娠高血圧症候群(PIH。かつて妊娠中毒症と言われていたもの。2005年4月から変更。日本産婦人科学会の定義は「妊娠20週以降、分娩後12週まで高血圧が見られる場合、または高血圧に蛋白尿を伴う場合のいずれかで、かつこれらの症状が単なる妊娠の偶発合併症によるものではないものをいう」)
小児の発育と発達
- 経過
- ・胎児期から幼児期前半までの急増期
- ・幼児期後半から学童期前半までの比較的安定した時期
- ・思春期の急増がみられる時期
- ・ゆるやかに発育が停止する時期
- ◆上記4つに分かれる。臓器別に発育パタンは異なる。発達は運動発達,知能の発達,社会性の発達,情緒の発達などの領域に分けて考える。
- 年次推移
- 幼児期後半以降は身長,体重ともずっと増加傾向。乳児期,幼児期前半は1975年以降横ばい。近年は小児肥満が問題化。
母子保健行政
- 1916年:保健衛生調査会設置
- 1934年:社会福祉法人恩賜財団母子愛育会設置により愛育班活動
愛育班活動は、本会が昭和9年の設立当初より、取り組んできた事業のひとつです。乳児死亡率を低下させるため、昭和11年より、乳児死亡率が著しく高かった農山漁村を「愛育村」「愛育班」として指定してその活動を支援、昭和19年には全国に及びました。当時の愛育班は、地域の女性が中心となり自ら新しい保健知識を身につけるとともに、近隣の妊産婦や乳幼児を見守り、助け、支えて、母子の健康づくりに貢献してきました。そして戦中・戦後の混乱の中でも「愛育の灯」「愛育の心」を絶やさず、今日まで活動を続けています(母子愛育会webサイトより)。
- 1937年:保健所法により,保健事業の重要なパートを占める
- 1948年:児童福祉法,1965年:母子保健法など法整備
- 1994年の母子保健法改正と1997年の施行によって,母子保健の基本的サービスは市町村に一元化され,きめこまやかで多様なニーズを充足することが目標とされている。
- 2000年「健やか親子21」:健康日本21の一翼を担う。21世紀初頭の母子保健の国民運動計画として,以下4課題が設定され,各課題について2010年までの目標があり,2005年に中間評価された。少子化対策は「健やか親子21」には含まれず別立て。
- 思春期の保健対策強化と健康教育推進
- 妊娠・出産の安全及び快適さの確保と不妊への支援
- 小児保健医療水準を維持向上させるための環境整備
- 子どもの心の安らかな発達の促進と育児不安軽減
母子保健対策
- (1)健診事業・検診事業
- 妊婦健康診査,乳児健康診査に加え,母子保健法第12条により1歳6ヶ月〜2歳,3歳〜4歳で市町村が健診を行うこととされている。1歳半健診では,身体発育状況・栄養状態・脊柱及び胸郭の疾病及び異常の有無・皮膚の疾病の有無・歯及び口腔の疾病及び異常の有無・四肢運動障害の有無・精神発達の状況・言語障害の有無・予防接種の実施状況・育児上問題となる事項・その他の疾病及び異常の有無を調べる。3歳児健診では1歳半の各項に加え,眼の疾病及び異常の有無・耳、鼻及び咽頭の疾病及び異常の有無の2項目も調べる
- 新生児に対して,足底動脈から採取した血液試料を用いて,先天性代謝異常等検査(フェニルケトン尿症,楓糖尿症,ホモシスチン尿症,ガラクトース血症,クレチン症,先天性副腎過形成症の検査)が行われている。【参考:「スクリーニング」の講義枠でもう一度触れる】
- 1984年から生後6〜7ヶ月児を対象に尿検査によって実施されてきた神経芽細胞腫のスクリーニングは2004年までで国の集検事業としては中止になった(札幌市と京都府は独自に1歳6ヶ月児健診で継続)。
- (2)保健指導
- 母子保健法第10条で,市町村の義務として妊産婦や配偶者等に対して保健指導を行い医師等の指導を受けることを勧奨することとされている
- 母子保健法第15条に妊娠届出義務
第十五条* 妊娠した者は、厚生労働省令で定める事項につき、速やかに、保健所を設置する市又は特別区においては保健所長を経て市長又は区長に、その他の市町村においては市町村長に妊娠の届出をするようにしなければならない
- 妊娠の届け出に対して市町村が母子健康手帳を交付(母子保健法第16条)
*第十六条* 市町村は、妊娠の届出をした者に対して、母子健康手帳を交付しなければならない。*2 * 妊産婦は、医師、歯科医師、助産師又は保健師について、健康診査又は保健指導を受けたときは、その都度、母子健康手帳に必要な事項の記載を受けなければならない。乳児又は幼児の健康診査又は保健指導を受けた当該乳児又は幼児の保護者についても、同様とする。*3 * 母子健康手帳の様式は、厚生労働省令で定める。*4 * 前項の厚生労働省令は、健康診査等指針と調和が保たれたものでなければならない。
- 母子健康手帳について:
- 母子健康手帳は妊娠,出産,育児に関する一貫した健康記録である。
- 母子保健法第16条に基づき,居住する市町村または特別区に妊娠届を出すと交付される(1991年の母子保健法改正により,都道府県交付から市町村交付に変わった)。国籍や年齢によらず誰でも貰える。妊娠届を出さなかった場合は出生後に交付される。
- 歴史的には,1942年の妊産婦手帳がルーツ。1948年から母子手帳,1966年から母子健康手帳。
- JOICFPやJICAで途上国の母子保健の支援をするために助産師が入る際に母子手帳の導入を図ることは多い。インドネシアではJICAの指導を受け,1998年から母と子の健康手帳プロジェクトとして普及している。
- 日本では,2000年に乳幼児身体発育値調査に基づいて発育曲線が変わったので,2003年4月から,他の部分もいろいろ改訂され(例えば,育児支援推進・虐待防止の立場からの内容も追加された),新しい手帳になっている。省令様式部分として共通して含まねばならない事項はあるが,各市町村の実情に合わせて任意記載事項を付けくわえていいことになっているので,市町村ごとにデザインや内容は異なっている。英語版を交付してくれる市町村もある。
- 訪問指導は,母子保健法11条で新生児(市町村長),17条で妊産婦(市町村長),19条で未熟児(都道府県または保健所を設置する市や特別区の長)について規定されている
- (3)食育指導・栄養指導
- ◆「授乳・離乳の支援ガイド」2007年3月策定(参照)
- 「改訂 離乳の基本」1995年策定(2007年廃止)で離乳については凡そ生後5ヶ月から(早くても4カ月,遅くとも6ヶ月)というガイドラインがあったが,授乳については日本ではそれまでなかった。保健医療従事者が授乳支援・母乳育児支援をするためのポイントが謳われている。山口県光市「おっぱい都市宣言」が自治体ぐるみの支援例として掲載
- 離乳については5,6ヶ月頃開始,12〜18ヶ月頃完了とされた
- WHOの"Global strategy for infant and young child feeding"(2003年)(参照)では6ヶ月まで母乳のみで育てるべきと強く推奨されているなどの世界の動き(WHOは,"Planning guide for national implementation of the global strategy for infant and young child feeding"という文書(参照)も2007年に発表していて,各国の事情に応じてどのように2003年の戦略を実施したらいいのかのガイドもしている)や,平成17年度乳幼児栄養調査(厚生労働省)などの新しいデータを反映。
- ◆「楽しく食べる子どもに 食から★はじまる★健やかガイド」2004年策定(全文pdf)。厚生労働省が設置した「食を通じた子どもの健全育成(−いわゆる「食育」の視点から−)のあり方に関する検討会」の報告書に示された啓発・普及活動の一環として作成されたリーフレットである。「食べる力」を育む狙い。
- 授乳期・離乳期
- 安心と安らぎの中で食べる意欲の基礎づくり
- 安心と安らぎの中で母乳(ミルク)を飲む心地よさを味わう
- いろいろな食べ物を見て,触って,味わって,自分で進んで食べようとする
- 幼児期
- 食べる意欲を大切に,食の体験を広げよう
- おなかがすくリズムがもてる
- 食べたいもの,好きなものが増える
- 家族や仲間と一緒に食べる楽しさを味わう
- 栽培,収穫,調理を通して,食べ物に触れはじめる
- 食べ物や身体のことを話題にする
- (4)医療援護
- 低体重児(出生時体重が2500g未満)が出生した時は速やかに保護者が保健所に届け出なければならない(母子保健法第18条)。
- 母子保健法による養育医療(第20条),児童福祉法による育成医療,小児慢性特定疾患への医療費援助なども行われている
- (5)基盤整備
- 市町村の活動拠点としての母子保健センターなど(母子保健法第22条)→1978年から市町村保健センター(法制化は平成6年地域保健法から)に役割移行(但し助産機能は脱落)
*第二十二条 * 市町村は、必要に応じ、母子健康センターを設置するように努めなければならない。*2 * 母子健康センターは、母子保健に関する各種の相談に応ずるとともに、母性並びに乳児及び幼児の保健指導を行ない、又はこれらの事業にあわせて助産を行なうことを目的とする施設とする。
- (6)予防接種
- ◆厚生労働省:*予防接種対策に関する情報*(http://www.mhlw.go.jp/topics/bcg/tp1107-1.html)を参照。
- ◆予防接種法(http://www.mhlw.go.jp/topics/bcg/hourei/1.htmlに全文掲載されている)に基づき,一類疾病及び二類疾病のうち政令で定めるものについて,保健所長(特別区と政令市では都道府県知事)の指示を受け市町村長が定期接種を実施することとされている。臨時接種は厚生労働大臣の指示により都道府県知事が実施する(か,または市町村長に実施指示を出す)。
- 第一条
- この法律は、伝染のおそれがある疾病の発生及びまん延を予防するために、予防接種を行い、公衆衛生の向上及び増進に寄与するとともに、予防接種による健康被害の迅速な救済を図ることを目的とする。
- 第二条
- この法律において「予防接種」とは、疾病に対して免疫の効果を得させるため、疾病の予防に有効であることが確認されているワクチンを、人体に注射し、又は接種することをいう。
- 2 その発生及びまん延を予防することを目的として、この法律の定めるところにより予防接種を行う疾病(以下「一類疾病」という。)は、次に掲げるものとする。
- 一 ジフテリア
- 二 百日せき
- 三 急性灰白髄炎
- 四 麻しん
- 五 風しん
- 六 日本脳炎
- 七 破傷風
- 八 前各号に掲げる疾病のほか、その発生及びまん延を予防するため特に予防接種を行う必要があると認められる疾病として政令で定める疾病
- 3 個人の発病又はその重症化を防止し、併せてこれによりそのまん延の予防に資することを目的として、この法律の定めるところにより予防接種を行う疾病(以下「二類疾病」という。)は、インフルエンザとする。
- 4 この法律において「保護者」とは、親権を行う者又は後見人をいう。
- ◆厚生労働省から「定期(一類疾病)の予防接種実施要領」として公開されている文書(http://www.mhlw.go.jp/bunya/kenkou/teiki-yobou/07.html)に,細かく記載されている。母子保健関係の事項を以下取り上げる。また,多種類の予防接種を受けるので,個人の接種状況を管理する必要があり,そのために母子健康手帳が活用されている。
- 総論の集団接種の注意事項の中で,とくに女性に対する接種の注意事項として,「麻しん及び風しんの第3期、第4期の予防接種対象者のうち、女性への接種に際しては、予防接種の不適当者(特に、妊娠している者等)であるか否かに注意する必要があることから、接種医は、入念な予診が尽くされるよう、予診票に記載された内容だけで判断せず、必ず被接種者本人に、口頭で記載事実の確認を行うこと。また、その際、被接種者本人が事実を話しやすいような環境づくりに努めるとともに、本人のプライバシーに十分配慮すること。」と書かれている。
- DPT(ジフテリア,百日咳,破傷風)の第1期は,三種混合の場合「初回接種については生後3月に達した時から生後12月に達するまでの期間を標準的な接種期間として20日から56日までの間隔を置いて3回、追加接種については初回接種終了後12月に達した時から18月に達するまでの期間を標準的な接種期間として1回」と書かれている。DP2種混合の場合,PT2種混合の場合,DT2種混合の場合,それぞれ単独の場合についても同様に細かく定められている(第2期は11歳に達した時から12歳になるまでの間を標準的な実施時期とするので,学校保健の問題だが,それについてもこの文書で詳しく書かれている)。
- 急性灰白髄炎(ポリオ)は,「生後3月に達した時から生後18月に達するまでの期間を標準的な接種期間として41日以上の間隔を置いて2回行うこと」と書かれているが,多くの市町村で7歳半までは受けられる。また,昭和50年(1975年)から昭和52年(1977年)に生まれた人は抗体保有率が低いため,有料だが個別接種を受けることができる。「個別接種を原則とすること。この場合においては、地域内の接種を1月の期間内で完了すること」とされ,多くの市町村で年に2回ずつ(4月と10月とか)行われている。3種類の株を混ぜた経口弱毒生ワクチン(Sabin)が使われている。生ワクチンであるため,ごく稀にポリオワクチンによる麻痺例 (VAPP) が発症する。日本では約440万回接種あたり1件(数年間に1件)というデータがあり,米国のように不活化ワクチン(Soak)の注射に変えるべきという意見も多い(実際,1981年以降,野生株による発症はゼロである)。
- 麻疹・風疹は,第1期が「生後12月から生後24月に至るまで」。第2期が小学校就学前1年間,第3期が「13歳となる日の属する年度の初日から当該年度の末日まで」(中学1年相当),第4期が「18歳となる日の属する年度の初日から当該年度の末日まで」(高校3年相当)で,第3期と第4期は4月から6月までに「受けるよう促すこと」とされている(第3期,第4期は,平成20年4月から5年間の措置であり,3回目,4回目という意味ではない)。風疹については,妊婦が妊娠早期に感染すると胎児が先天性風疹症候群(Congenital Rubella Syndrome; CRS)を発症する可能性があるため,風疹の予防接種は母性の問題でもある(接種後2ヶ月は避妊することとされている)。
- 日本脳炎は,第1期が「初回接種については3歳に達した時から4歳に達するまでの期間を標準的な接種期間として6日から28日までの間隔を置いて2回、追加接種については4歳に達した時から5歳に達するまでの期間を標準的な接種期間として1回」とされている(第2期は9歳に達した時から10歳に達するまでを標準的な実施時期とするので学校保健の問題)。
少子化と育児支援
- なぜ育児支援が必要か? ⇒少子化,核家族化,共稼ぎ世帯の増加,地域社会の崩壊などにより,親だけで育児をすることが困難になったと言われている。
- エンゼルプラン:4省合意,1994年,多様な保育サービスの提供を含む。
- 新エンゼルプラン:6省合意,1999年,同年策定の少子化対策推進基本方針の重点施策。雇用環境の整備や地域で子どもを育てる教育環境の整備を含む。
- 少子化対策プラスワン:2002年,夫婦出生力低下を受けて厚生労働省策定
- 男性を含めた働き方の見直し
- 地域における子育て支援
- 社会保障における次世代支援
- 子供の社会性の向上や自立の促進(食育推進を含む)
- 待機児童ゼロ作戦
- ※仕事と子育ての両立支援等の方針
- 次世代育成支援に関する当面の取組方針:2003年
- 子ども・子育て応援プラン:2005〜2010年度【平成16年12月24日,少子化社会対策会議が発表「少子化社会対策大綱に基づく重点施策の具体的実施計画について(子ども・子育て応援プラン)」】(次項参照)
- 次世代育成支援対策推進法:2005年。市町村行動計画,次世代育成支援対策推進センター設置
- 参考文献:森田明美編著『幼稚園が変わる保育所が変わる 自治体発:地域で育てる保育一元化』,明石書店
子ども・子育て応援プラン
- 企業や地域の取り組みを重視
- 休日保育や一時預かり施設を増やすなど数値目標
- 保育事業中心から、若者の自立・教育、働き方の見直し等を含めた幅広いプランへ
※少子化社会対策大綱の4つの重点課題に沿って構成。
- 概ね10年後を展望した「目指すべき社会の姿」を提示
※施策の実施を通じて、社会をどのように変えようとしているのか、国民に分かりやすく提示
- 体験学習を通じた「たくましい子どもの育ち」など教育分野において積極的な目標設定
※全国の小・中・高等学校において一定期間のまとまった体験活動を実施し、多くの子どもが様々な体験を持つことができる
- 「働き方の見直し」の分野において積極的な目標設定
※育児休業取得率 男性10%、女性80%
※育児期に長時間にわたる時間外労働を行うものの割合を減少
- 「待機児童ゼロ作戦」とともに、きめ細かい地域の子育て支援や児童虐待防止対策など、すべての子どもと子育てを大切にする取組を推進(子どもが減少する(量)ことへの危機感だけでなく、子育ての環境整備(質)にも配慮)
※待機児童が50人以上の市町村をなくす
※子育て家庭が歩いていける範囲に子育て支援拠点を整備
※関係者の連携体制を全国に構築し、児童虐待死の撲滅を目指す
- 市町村が策定中の次世代育成支援に関する行動計画も踏まえて数値目標を設定
※地方の計画とリンクさせた形でプランを策定するのは今回が初めて
- 子供の心のケアについて:「子どものこころの健康支援の推進施策として、児童思春期における心の問題に対応できる小児神経科、児童精神科等の医師、保健師等の養成を図るとともに、精神保健福祉センター、児童相談所等における専門相談の充実を図る」と書かれている。子供の心の健康に関する研修を受けている医師の割合を5年間で100%にすることが目標。
児童虐待
- 保護者が、監護する18歳未満の者(児童)に対し,
- 身体に外傷が生じる暴行を加えたり
- 児童にわいせつな行為をしたり,させたり
- 成長を妨げるような著しい減食又は長時間の放置など監護を著しく怠ったり
- 心理的外傷を与える言動を行うこと
- 近年の相談件数が激増。2000年に成立・施行された「児童虐待の防止等に関する法律」(条文はhttp://www.gender.go.jp/e-vaw/law/lawpdf/16pcc.pdf)のおかげで広報・啓発が進んだことが一因。医師等に児童相談所への通告義務が課され(第6条2項で守秘義務の適用除外も明記されている),児童相談所長らは保護した児童と親との面会や通信を制限できるようになった。
- 児童相談所を中心として,福祉・保健・医療・警察・教育等の関係機関の緊密な連携による適切な対応が必要とされる。そのため,児童相談所の相談機能強化や,市町村等におけるネットワークの構築など施策の充実が図られている。社会福祉法人 子どもの虐待防止センター,特定非営利活動法人 CAPセンター・JAPANのような民間の活動も進んできている。
子どもの心の診療医
(2006年検討会最終報告書,2007年から研修開始)
- 参照先
- 田中英高「子どもの心の診療医養成事業の現状について」(日本小児心身医学会のサイト内)
- 子どもの心の診療医の養成に関する検討会平成17年度報告書について,同報告書(厚生労働省のサイト内の報告書)
- 「子どもの心の診療医」テキスト(厚生労働省のサイト内)
- 概要
- 背景:「心の問題をもつ子ども」が社会問題としてクローズアップされたが,専門的な診療を行うことができる医師や医療機関は限られている。
- 対策として,子ども・子育て応援プランに従い,厚労省雇用均等・児童家庭局が『「子どもの心の診療医」の養成に関する検討会』を設置。「子どもの心の診療のための教育・研修到達目標」が作成された。同時に『子どもの心の診療に携わる専門的人材の育成に関する研究』(主任研究者 柳澤正義)が開始され,需要と供給の実態把握や今後の診療医養成の手法等について調査研究が進められた。
- 検討会報告書によれば,子どもの心の診療に従事する医師は,(1)卒後臨床研修を終了後,小児科や精神科の一般的な研修を終了し,一般的な診療に携わる一般の小児科医・精神科医【レベル1】,(2)これを経て,さらに子どもの心の診療に関する一定の研修を受け,子どもの心の診療に定期的に携わる小児科医・精神科医【レベル2】,(3)これらを経て,子どもの心の診療に関する専門的研修を受け,専ら子どもの心の診療に携わる医師【レベル3】の3種類に分類される。平成17年からそれぞれのレベルにおいて作業部会が結成された。レベル別に研修テキスト作成や研修会開催が必要であり,厚生労働省は日本小児心身医学会,日本小児科学会などに協力を要請した。
- レベル1向け事業は小児科,精神科関連の多くの学会が実施した。2006年度に一般小児科医向けテキストが完成し,2008年4月に日本小児科学会会員に配布された。
- レベル2向け事業は「子どもの心の診療関連6医学会連絡会議」が中心となって行われている。研修テキストは2006年度に完成し,厚生労働省webサイトに掲載されている。研修会は,6医学会連絡会が共同で行う「子どもの心の診療医専門研修会」(期間は1日のみ)と,6学会それぞれの学会年次大会や研修会の中の教育講演などを「子どもの心の診療関連医学会連絡会議 共同開催研修会」と指定しそれを受講してもらうものとの2本立てで行われている。
- レベル3向け事業は,日本小児心身医学会の年次大会イブニングセミナーで研修会が行われている。2010年度から日本小児心身医学会認定医制度が始まるが,その目的はレベル2及びレベル3診療医の養成であると位置づけられている。
リプリダクティブヘルス&ライツ
- 再生産に関わる健康の保持増進と,その基盤となる再生産の自己決定権をいう。
- 1994年の国連国際人口開発会議(カイロ会議)で採択された行動計画(20年計画)で提唱されている。
- 女性の地位向上と密接な関係があるが,今では女性だけの問題ではないと考えられている。
- 家族計画やカウンセリングを含む。
- バース・ライツ(妊婦自身がいい出産を選ぶ権利)は,アクティヴ・バース(産婦自身が主体的かつ積極的に楽な体位で出産に臨む),夫や家族との協力出産等,多様な出産形態の基盤
- 1996年母体保護法に反映
- 2004年カイロ会議後10年の評価(国連人口基金(UNFPA)「世界人口白書2004」)
若年層の性感染症
⇒学校保健の問題でもあるが,母性の健康にも関連するのでここで挙げる。
- (性器クラミジア感染症、性器ヘルペスウイルス感染症、尖圭コンジローマ、梅毒及び淋菌感染症を「性感染症」という,性感染症に関する特定感染症予防指針〔2006年改正〕)
- 2005年毎日新聞記事から改変
厚生労働省研究班は10代の人工中絶率などが全国平均とほぼ同じのある都道府県で、2003年秋から約1年間かけ、13の高校に在籍する1〜3年生の無症状の男女約5,700人を対象に、匿名の質問票や尿検査などで調べた。性交渉の経験者は男子高生が全体の31.1%、女子高生は43.6%。このうちクラミジアに感染していたのは男子6.7%、女子13.1%で、全体では10.6%に達した。年齢別では16歳の女子高生が17.3%で最も高い。欧米の女子高生の感染率は1〜4%で、日本は際立って高いという。
- 大きな原因は知識のなさ。2007年3月に発表された健やか親子21の見直しでもあまり改善が見られず問題
- 平成11年度「児童生徒の性」調査東京都幼・小・中・高・心障性教育研究会調査で性感染症について正確な知識をもっている高校生が性器クラミジア感染症で男子11.3% 女子16.5%,淋菌感染症で男子15.4% 女子14.5%だったのを100%にするのが「健やか親子21」の目標だったが,平成16 年南アルプス市における調査では性器クラミジア感染症が男子48.4% 女子55.8%と高くなったが,淋菌感染症は男子19.9% 女子20.1%と知識が低いまま。
リンクと引用について


